|
35歳以上の成人の80%以上が歯周病 と、一般に言われていますが…
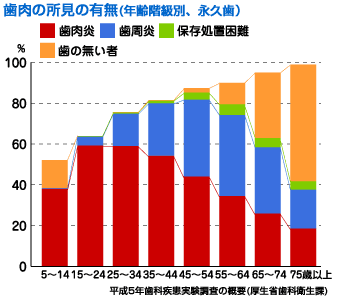 歯肉炎と歯周炎を足した合計は、50歳時の80%をピークに減少しているようにみえますが、 歯周病が原因で失った歯は勿論、虫歯が原因で抜いた歯や保存処置困難と診断された歯だって歯周病のはずです。 |
aeuio88 さんのブログから転載
『青山繁晴、反逆の名医と「日本の歯」を問う』①
「虫歯の通説は違っている!?」
今日は、虫歯のメカニズムの二つめ、我が明海大学歯学部OB(城西歯科大学卒)の河田克之先生の見解(「河田説」)の紹介です!!
ちょっと、まとめるのに時間がかかりそうだったので、紹介するのが遅れてしまいました。 ただ、「ノーベル賞」を
とってもおかしくないほど、刺激的です(笑)。今回は、青山繁晴・河田克之『青山繁晴、反逆の名医と「日本の歯」を問う』
(ワニ・プラス)を参考にしました。
この本の著者である御二方は、姫路出身なのですが、先日紹介しました『「幸福磁石」がほしいもんぜんぶ引き寄せた!』
のテディ・タカハラさんも姫路出身。先日のパーティーで、『出稼げば大富豪』のクロイワ・ショウ博士が挨拶でおっしゃ
っていましたが、「姫路はその土地柄からか、凄い発想力が豊かな方が多いというか、変わり者が多い」そうです(笑)。
その土地柄が、偉人を生むのかもしれませんね!? 河田先生もその偉人の一人でしょう。
「河田説」
「河田説」は、エナメル質の虫歯に対しては、通説(1889年「ミラーの化学細菌説」)と同じ見解です。
即ち、好気性の細菌(酸素がある場所でないと生息できない菌)である「ミュータンス菌」(虫歯菌)が、口内の
糖分を食べて乳酸を産出し、その乳酸が歯の表面に長期間へばりついてエナメル質を溶かしていくという虫歯のメカニ
ズムです。
しかし、河田先生は、歯の表面のエナメル質が溶けるまでにはかなり時間(約6年間)がかかるのに対し、
象牙質は半年程度の短い時間で一気に破壊されて、虫歯が神経まで到達してしまうスピードの差に疑問を抱いていました。
加えて、エナメル質の虫歯が「白い」のに対して、象牙質の虫歯が「黒い」ことにも疑問を抱いていました。
そして、別の破壊のメカニズムが存在することを「発見」しました。
虫歯菌である「ミュータンス菌」がへばりつくエナメル質表面には酸素があり、好気性細菌にとってエナメル質は活発
に活動できる場所ですが、エナメル質が破壊されて開いた小さな穴から入り込む象牙質は、空気がほとんど無い場所なので、
ミュータンス菌の活動は弱まっていくはず…。 なのに、虫歯の進行速度が極端に上がっていく事実から、エナメル質と
象牙質の成分の違いに着目しました。 エナメル質は、「99%が無機質で、残りの1%が有機質で構成されている」のに対し、
象牙質は、「約70%が無機質で、残りの20%が有機質、10%が水分で構成されている」ことから、河田先生は、
「有機質が20%あること」に着目します。
「有機質」の多くがタンパク質であることから、象牙質の「黒い」虫歯の原因は、歯周病菌ではないかという仮説をたてました。
歯周病菌は、空気の少ない場所で活動する嫌気性で、タンパク質を食べてブタンガスやメタンガス、硫化水素など口臭の原因
にもなるような物質を出す菌です(ですから、河田先生によると、虫歯がある人の口が臭いのもそのガスが原因だそうです)。
つまり…
① 口の中でも、空気があって有機質のないエナメル質では活躍できない歯周病菌が、空気が少ないうえにタンパク質が
20%以上も含まれている象牙質に侵入した途端、一気呵成にタンパク質を食べ始める。
② タンパク質が分解されて硫化水素が発生すると、閉鎖された環境では硫黄酸化細菌の作用を受けて硫酸ができる。
③ 硫酸は、乳酸より強力なので、閉鎖された空間にある象牙質は、急激に破壊される。
…というメカニズムです。
実際、表面のエナメル質が崩壊して、象牙質が完全に空気に触れるようになると、「黒い」虫歯の進行は、止まるようです。
そして、象牙質の虫歯が「黒い」ことについて、河田先生は、歯周病菌がタンパク質を腐敗させて産生した硫化水素が
血液中の鉄分などと結合することによって黒く変色するのではないかと仮説をたてられています。 (なお、エナメル質の
虫歯が「白い」のは、無機質は酸によって脱灰されると白濁するという性質から、虫歯菌が出す乳酸による脱灰なので
「白い」虫歯になるようです。)
まとめると、「河田説」は、次のようになります。
「エナメル質の虫歯は、好気性の虫歯菌が産出した乳酸による無機質の脱灰(溶解)であるが、象牙質の虫歯は、
嫌気性の歯周病菌によってタンパク質が腐敗している状態である。」
以上が「河田説」の虫歯のメカニズムです。
「予防法」
河田先生は、歯周病菌の棲み家となる歯石の除去のため、定期的に(成人は毎月)歯科医院へ行くことをお勧めしています。
これは、歯肉炎や歯周病の予防のためにも効果的です。
いかがだったでしょうか?
象牙質の虫歯について、歯周病菌が原因である説明したのは、河田先生が最初だと思います
私にとっては衝撃的でした。[ 2013-08-19 23:22 ]
歯槽膿漏(歯周病)については、一般的に歯ぐきの病気のように思われているようですが、河田先生は、骨(歯槽骨)の病気であ
ることを強調されております。
歯槽膿漏:河田説
河田説の概要をまとめると、次のようになります。
① 歯槽膿漏は、骨の病気である。すなわち、歯槽膿漏は、プラークも含んだ骨の周りにある汚れ(=歯石)によって、
歯槽骨が破壊される病気である。歯石や汚れの周辺で異物を排除するための炎症が起こり、歯周病菌が活発化して細菌
感染を引き起こして周りの骨を破壊している。その骨の周辺の炎症は、歯ぐきにも波及するだろうし、歯と歯ぐきの表面に
あるプラークや汚れの周辺でも歯周病菌が繁殖して、炎症を起こしている(歯槽膿漏の人が口臭がするのは、細菌が患部で
タンパク質を分解しているために生じる臭いである)。
② 歯周病菌は、口腔内に存在する「常在菌」なので、歯槽膿漏になったからといって歯周病菌を抗生物質で殺菌すれば
いいというわけではなく、歯周病菌の働きを活発にした環境を作り出した元凶(歯石)を断つべきである。
それが、歯にこびりついた歯石の除去で、徹底的に歯石を取ることが歯槽膿漏が治癒するためのポイントとなる。
特に、30歳を過ぎたら毎月、歯石除去に歯医者へ行くのが好ましい。
というようです。
本書では、日本歯科医師学会の認識では、「歯槽膿漏は歯ぐきの病気」ということになっているということですが…。
(ホントなのでしょうか??) ただ、何度か紹介しております丸橋賢先生は、『ほんとうは治る防げる歯槽膿漏』
(農文協:1989年)で、「歯周病という病気は、歯槽膿漏と呼ばれてきたように、歯根をしっかりと支え、固定している
歯槽骨と呼ばれる顎骨の一部が溶け、膿が排出される病気である。」と24年前に明言されています。
ですから、歯槽膿漏が骨の病気であるという考えは、おそらく、河田先生のオリジナルなものではなく、数十年前から
一部の歯科医師の常識であったように思うのですが…。
河田先生のオリジナルの主張は、歯石除去に毎月行くべきという点です。[ 2013-09-08 22:38 ]
歯槽膿漏(歯周病)になって、酷くなると「歯を抜くしかない」というのが一般的な治療であるかと思います。
しかし、現在では、歯槽膿漏によって破壊されて歯を支えるには量が足りなくなった歯槽骨に対しても、歯槽骨の再生が
可能なようです。 腕を骨折した場合、ギブスで固定しておけば骨が自然にくっつくのは、骨折して欠損した骨が再生され
るからです。 河田先生によると、歯槽骨においても、抜髄(歯の神経を抜くこと)した歯の周囲から骨が再生するようです。
歯の内部部分である象牙質は、その成分の約20%が有機質(タンパク質)です。
歯の神経を抜くと、そこに空洞ができ、その部分を「根管」といいます。
神経を抜いた空洞には、水酸化カルシウムを主成分とする「根管充填剤」で埋めます。
水酸化カルシウムは、大量のミネラル(無機質)を含んでおり、歯の神経を抜いて根管を「根管充填剤」(水酸化カルシウム)
で封鎖すると、その周辺に残っている象牙質に含まれた有機質が水酸化カルシウムのミネラルをを吸収して、象牙質は
硬化象牙質へと変貌します。
根管周囲に残された象牙質の有機質が、「根管充填剤」のミネラルを取り込んで硬くなり、それが歯槽骨の再生を招いている。
すなわち、歯槽膿漏に侵されて、腐ってしまった象牙質内の有機質が(生体親和性の良い)無機質に置き換わって、
異物性がなくなったことで、抜髄した歯の周辺では自然な作用として歯槽骨が再生するようです。
以上が、歯槽骨の再生に対する河田説です。
なお、本書では触れられておりませんが、先週の授業で横瀬先生から教えていただいたところ、レーザーを利用すること
によっても、歯槽骨の再生が可能なようです(http://www.ikashika-tsushin.com/blog/?p=2340)。
ですので、歯槽膿漏(歯周病)になって、「抜歯しかないです」と言われても、セカンドオピニオンとして、河田先生の
ような歯科医師を探しておくのも良いでしょう!![ 2013-09-09 21:09 ]
今日は、インプラントについて。インプラントには、賛否両論があるのですが、河田先生は、インプラントは
肯定的です。 まず、そもそもインプラントとは、失った歯の代わりに新しく人工の歯の根っこを骨の中に植える
ことをいいます。 河田先生によると、歯を失った人にとっては理想の療法であり、体質的・体力的にインプラントの
植えられる状態にあるなら植えたほうが良いとおすすめしています。
インプラントで医療事故が尽きないのは、「ダメ歯医者」が多いからだそうです。 何が悪いかというと、
インプラントを「確実に植える」ために、間違った工夫をしてしまうからです。 すなわち、人工歯根の周りに骨が
できてくる理由を無視して、次のような工夫をしてしまうことが、医療事故を招いてしまうようです。
①人工歯根を深く植えること。
② 人工歯根を深く長くつくること。
③ 表面をデコボコにして骨との接着面積を広げること。
【インプラントにおける河田説】
河田先生によると、インプラントにおいて大事なことは、次の三点です。
① インプラント施術には、ツーピース(二回法)を選ぶべきである。インプラント施術には、ツーピース
(二回法)かワンピース(一回法)があり、どちらかを選んでいるかによって骨の再生に大きな差ができるようです。
ツーピースだと得られる患部の安静があり、骨ができやすくなる。これに対し、ワンピースだと得られる患部の安静が
望めず、骨ができにくくなるようです。すなわち、ワンピースだとネジ釘に骨がガッチリ噛み合わないので、根っこが
グラグラしてしまうようです。
② ツーピースを選んだら、そこのジョイント部分にはセメントを入れる。ジョイント部分には隙間ができるので、
ネジ止めする時にセメントを入れると、デットスペースができにくくなるので、汚れがたまりにくくなるようです。
③ ジョイント部分を体の外に相当する歯ぐきの所ギリギリに設けること。そうすることによって、異物とみなされなくなり、
炎症や細菌感染が起きにくくなるようです。
上記3つのポイントを守れば、インプラントは、歯を失った人にとって、理想的な治療法になるようです。[ 2013-09-11 00:01 ]
|
35歳以上の成人の80%以上が歯周病 と、一般に言われていますが…
 歯肉炎と歯周炎を足した合計は、50歳時の80%をピークに減少しているようにみえますが、 歯周病が原因で失った歯は勿論、虫歯が原因で抜いた歯や保存処置困難と診断された歯だって歯周病のはずです。 |
第一
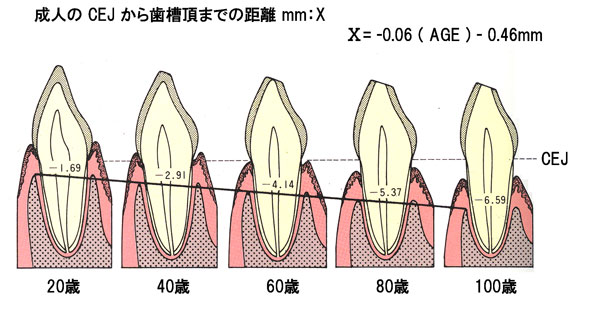 歯ぐきにまったく炎症がない人でも、年間0.06mmの歯槽骨(歯を支えているアゴの骨)を失っているのです。 歯周病は歯ぐきの病気だと定義されていますので、年間0.06mmの喪失は、やむをえない、歳のせい、加齢現象だと考えられています。 年間0.06mmの喪失を生理的骨吸収と呼んでいます。この数値、よーく覚えておいて下さい。ケア次第でゼロにでも、場合に よってはプラスにすることもできるのですよ。それでも生理的骨吸収?? 「歯周病は歯ぐきの病気」という定義は間違っていないのか! |
ケアの効果はこれ!
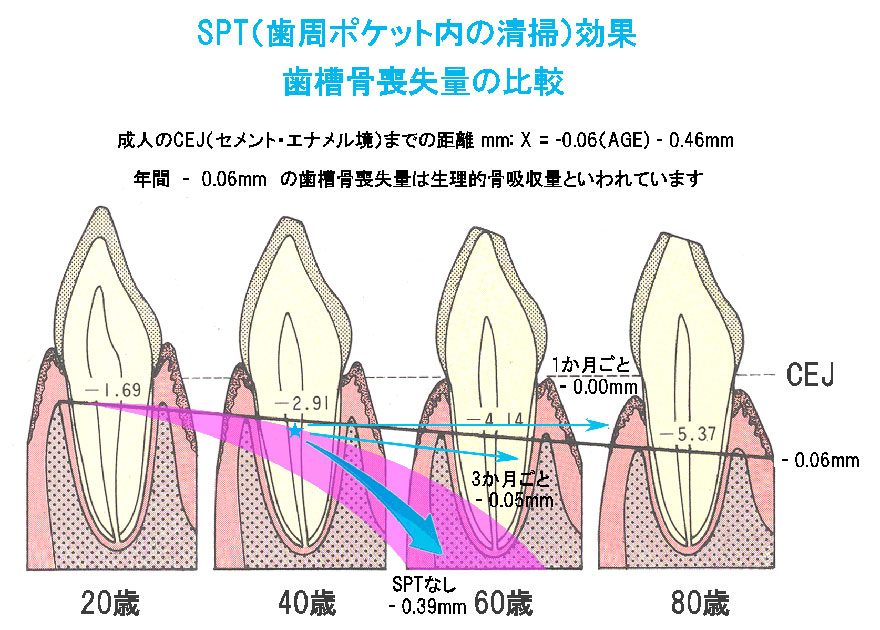 ピンクの帯が平均的な人の歯槽骨喪失パターンです。最初は、ゆっくりとしたスピードで破壊されていきますが、4mm程度 を超えると急速に破壊が進み、次々と歯を失っていきます。
モデルケースとして、平均4mm程度(中程度)の歯槽骨を失った40歳くらいの人の場合。 |
具体的には
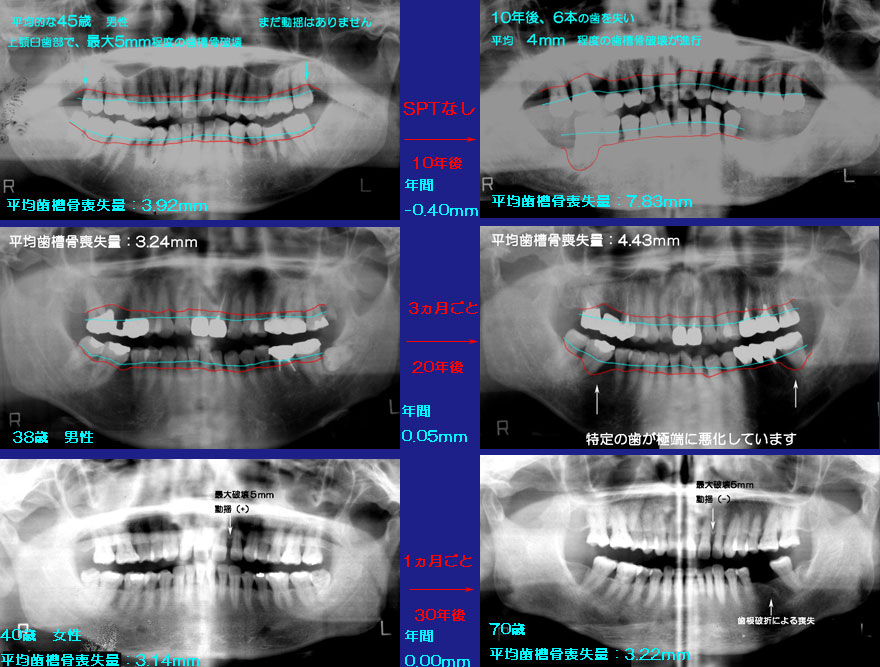 ケア次第で、年間喪失量をゼロにすることができるということは、年間0.06mmの歯槽骨破壊が 加齢現象でどうしようもないということが否定されます。しかも、歯ぐきにまったく炎症がない人でも 年間0.06mm破壊されるというのですから、「歯ぐきの炎症が波及して歯槽骨が破壊される」と定義も 否定されます。 |
「歯周病は歯ぐきの病気じゃない!」
|
歯槽膿漏 と 歯周病は同義語です! 歯周病は、歯ぐきの病気(歯肉炎)が歯槽骨まで波及したものと定義されています。 が、実際は歯を支えている歯槽骨が破壊される病気であって、歯ぐきの腫れをともなう 歯槽骨の病気です。 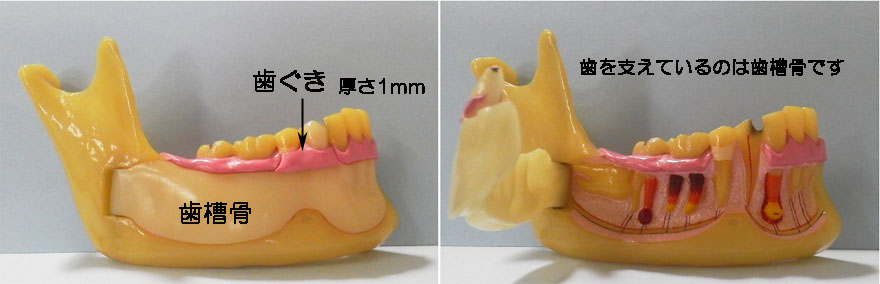 歯を支えている周囲の骨(歯槽骨)が随分破壊されています。 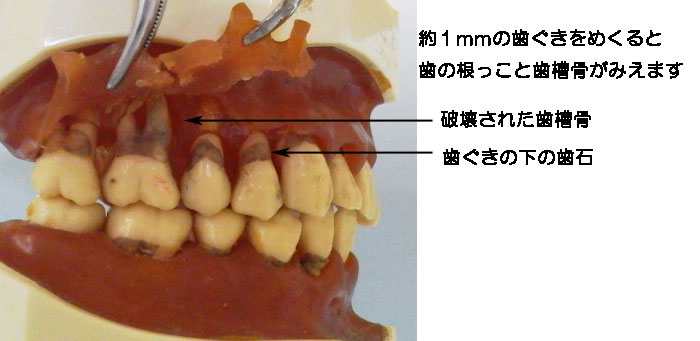 |
虫歯の原因は本当に虫歯菌ですか~? 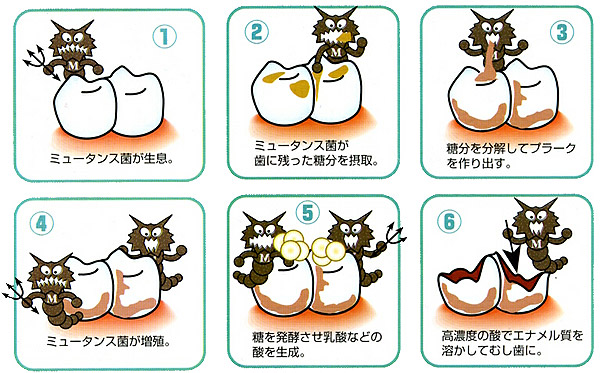 虫歯菌が破壊しているのは、歯の表面を覆う、エナメル質だけです。 エナメル質の虫歯は白色です。虫歯って、普通真っ黒になって歯が破壊される病気、つまりエナメル質の下に 存在する象牙質の崩壊です。 「真っ黒な象牙質の虫歯の原因は何ですか」という問いに対して「表面のエナメル質が乳酸に溶かされて、白く 崩壊されたからです」という答えで良いのでしょうか。 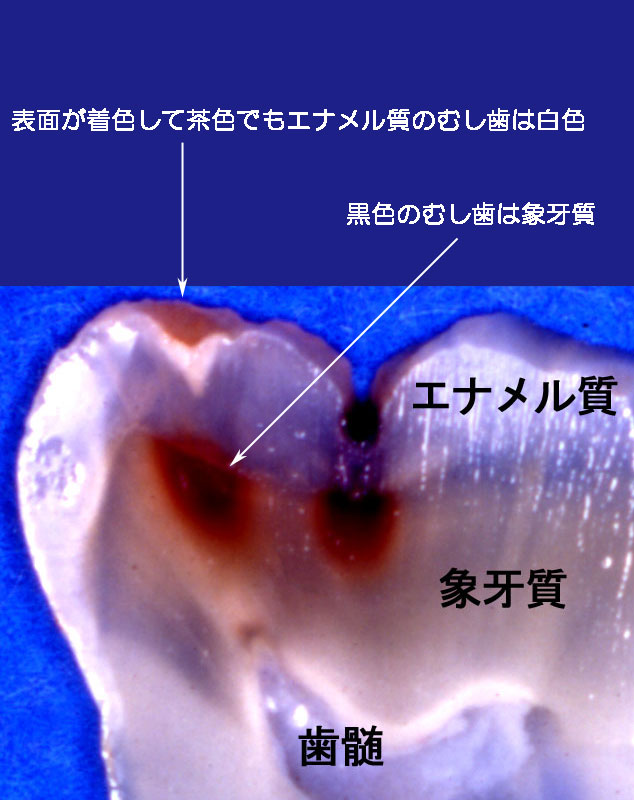 象牙質に乳酸を作用させても、黒くならないことだけは間違いないでしょう。しかも、崩壊速度もそれほど大きくは 変らないでしょうね。同じメカニズムじゃないことだけは確かだと思いますが、そのメカニズムについては、 いっさい議論されていません。 |