歯が全部なくなってしまう?
日付、時間:2001年12月11日 15:12
氏名:MY
所在都道府県:山口
職 業:主婦
年 齢:32歳
性別: female
 質問:
質問:
はじめまして。このHPを見てから自分の歯について悩んでいます。
只今、左上4番の治療中です。上顎左右7番がなく、下右5番がないので
⑥5④|のブリッジです。
左は上5,6番銀歯、下も6、7番銀歯です。今は特にどこも痛くなく、出血や腫れなど
の症状はありませんが先生のお話など読んでるうちに「もうすぐ自分の歯が全部なくなっ
てしまうのでは・・・?」と感じてとても怖くなってきました。
今回の治療をきっかけに定期検診に行こうと思っていますが、少しでも今の状況を保つ
にはどのようなことを心がければよいのでしょうか?
それと上の7番はブリッジなどでいれたほうがいいのですか?
また入れるなら早い方がいいのですか?
回答いただきたいです。自業自得ですが、これ以上歯を失いたくないです。よろしくお願い
します。
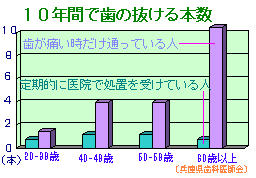
 別に脅す積もりはありませんが、一般的な話として「50歳くらいまではそこそこ(25本くら
い?)歯はありますが、50歳を過ぎた頃から急激に少なくなり、60歳で半分、70歳でほとん
どの歯を失います」これは統計的にも明らかなことです。
別に脅す積もりはありませんが、一般的な話として「50歳くらいまではそこそこ(25本くら
い?)歯はありますが、50歳を過ぎた頃から急激に少なくなり、60歳で半分、70歳でほとん
どの歯を失います」これは統計的にも明らかなことです。
歯を守る極意は、とにかく歯石を取って取り続けること!
問題は、そこまで熱心に歯石を取ってくれる歯医者が異常に?少ないことでしょうね。
とにかく自分で気がつく以前に小さなムシ歯を見つけて最小限の治療で歯の保存を確保
しなくては、(抜髄やブリッジのような)治療した歯から順番にダメになってしまいます。
上顎7番の欠損については、何もしない方が良いでしょう。勿論下顎の対合歯(同側の7番)
が挺出するという問題もありますが、そのために5番や6番を使ってブリッジにするのは余り
にも犠牲が大き過ぎます。
未だ32歳ということですので、今の状態をそのまま70・80歳まで保ち続ければ何も過去を
悔やむことはありません。むしろこの時期にメインテナンスの重要性を認識して実践していた
だければ将来は明るいと思います。
返信:
早速、ご回答いただきありがとうございました。「全部歯がなくなるのでは?」と相談した
ものです。丁寧なお返事で大変嬉しく思いました。かなりブルーだったのでほっとしました。
ところで、先日左上4番に金属をかぶせたのですが、もともとの歯は隙間があったのにかぶ
せものは両隣にくっついててきっちりみたいなのです。そのせいかなんだか左上4,5,6番が
「ぎゅっ」とした感じで違和感があるんです。よくカチカチしてみると6番のかみ合わせがたか
くなっているような・・。今まではそんなこと感じなかったんですが。かみ合わせのためか分か
らないんですが、こめかみの辺りが痛くて不快なんです。
金属を入れた隣がかみ合わせがおかしくなったりするんですか?
それとも偶然隣の歯がいたくなったんでしょうか?
なんとなく顎が疲れるんです。返信でこんなこと書いて申し訳ありません。
回答:
コンタクトがきつくなったせいで、歯が若干移動して噛みあわせが高くなったのかも知れませ
ん。とりあえずの処置としては、高く感じる6番を中心に咬合調整を行わなくてはいけませんね。
放置しておいてもそのうち慣れたり、自然に歯が削れて違和感がなくなることもありますが、わ
ずかな調整で済むと思いますので、変に我慢しないで早めに現状を訴えて対処してもらった方
が良いでしょう。
返信:2001年12月14日 0:53
お忙しい中、ご回答ありがとうございます。
河田先生のような先生ばかりだったら・・・としみじみ感じています。というのも今通っている
所では忙しそうで、質問したりすると「うるさい患者」だと思われているみたいなんです。
山口県東部でご存知の医院はありませんでしょうか。本当なら河田先生に診ていただきたいので
すが・・・。ちょっと遠くて残念です。せっかく定期検診も行こうと思っているので、頑張って
探さなくては!ですね。また質問すると思いますが、よろしくお願いします。
返信:2001年12月18日 9:41
11日に「歯がなくなる?」と質問したものです。先日上左4番の銀の被せ物をしました。
4,5日したら4番と5番の間の歯茎がむずむずしてきて先生に診てもらったら「被せたばかり
で慣れてないから」と言われ消毒だけして帰りました。でも気になるので違う歯医者で診てもら
ったら「(レントゲンで見たところ)虫歯が深かったらしく、被せものの金属も深くて歯と歯茎
と金属が”折り合いが悪く”なってる状態。歯茎を切開して下げたら(3ミリぐらい)治る」と
いうことでした。とりあえず「切開」とか言われてびっくりしていたら「治療は出来てるから
しばらく様子をみよう」とうことになりました。
が2,3、日したら4,5,6番の歯茎が歯磨きの時すごく痛くなりました(血は出ません。
歯磨き以外のときは痛くないんです)。これは切開したほうがいいんでしょうか?
他にも銀を被せてあるんですけどこんなことなかったし、よくあることなんでしょうか?
前の先生は定期検診やブラッシング指導とかもなく「予防」にあんまり熱心でないようでした
ので別の歯医者に行ってみました。そこの先生は月一回の歯石とりのことを言っても「いいです
よ、最近そういう人多いですよ」と快く言って下さり、「他にもいろいろありそうなので(治す
ところ)、一度全体のレントゲンをとって検査してみましょう」といわれたのでしばらく通って
みようかなと思っています。
回答:
マージン不適合・もしくは装着時のセメント残留による歯肉の炎症のようですね。
完全な適合というのは無理にしても、装着直後に炎症を起こす程の原因を残すのはちょっと問題
ですね。深いムシ歯(歯肉縁下)の場合、ムシ歯部分より上にある歯肉を切除して補綴物を作る
のが原則です。原則に従えば、余分な歯肉を切除した上で、新たな修復物を作り直すことになり
ます。"とりあえず…"というのは切開(→歯肉切除)で経過をみて考え直すということでしょう。
色々と条件はあったとは思いますが、こんなことがしょっちゅうあったら問題ですね。
とにかく検診の結果、問題のあるところは徹底的に治療して、それ以後は二度と大きな治療を
しなくて済むようにメインテナンスを継続してください。そのような先生が見つかったのは何
よりです。
返信:2001年12月18日 16:41
毎回、お忙しい中丁寧な回答をすぐにしていただいて有難いと同時に恐縮です。
過去の質問で見つけたのですが「下顎5番にインプラント」というのがありました。実は私も
下右5番がなくインプラントで、と思っていたのですが先生に「ここは骨がうすくて(?)で
きない」といわれ、かみ合わせのこともあり結局456のブリッジ(保険内)になってしまい
ました。5番でも可能な時と不可能な時があるのです
か?
入れたもののやっぱり多少違和感はあるし、なによりギンギラギンが気になります。(「白い
歯にするには」とネットで探していてこのHPを見つけたので皮肉な感じですね。)審美歯科な
どのセラミックの歯はすごく高価でびっくりしました。がこのHPでいろいろ勉強させてもらっ
て安易に審美歯科とか決めないで良かったーと思っています。
そこでお聞きしたいのは、今後(将来的に)白い歯にしょうとした時、メタルボンドなどで
ブリッジがいいのか、5番インプラントで(可能なら)4番(有髄だと思う)差し歯、6番銀
(これは以前から銀です)とどちらが歯にはよいでしょうか?
金額は断然ブリッジですか?素人考えですが後者の方が4番6番への負担が少なくメインテナ
ンスも容易なのでは?と思ったんですが・・・。
あと歯医者さんは、いろいろ質問とかする患者さんてどうなんでしょう。
「中途半端に勉強されても・・・」と思ったりするもんですか?
また、どんな患者さんが良い患者さんなんですか?
回答:
骨量の関係から一般に上顎の臼歯部はインプラントできないケースが多く、下顎は可能なケ
ースが多いという認識です。しかし個々のケースによって異なるのと、担当医の経験や技量に
よってインプラントの可否は異なります。
さて、その選択はBridgeを選択する前に考えるべきことであって、一旦ブリッジにて臨在歯
を削ったあとでは"臨在歯保護"のメリットは失われてしまっています。まぁ、将来どちらにす
るかよりも、今以上歯を失わないようにすることをもっと真剣に考えて実践するべきです。
今以上歯を失わない条件が整えば、どちらを選択しても結果に大きな差は生じません
私の医院では色々な質問が飛び交っていますが、普通はそうじゃぁないみたいですね。「質
問に答えてもお金にならない」という事実も存在しますが、それ以上に「面倒くさい」という
事のほうが上でしょうね。“これ=こう”だと話は簡単ですが、普通はこうだけど、こんな事
もあるし、あんなこともある。そして稀にはこんなことも考えられるというようなことを、全く
知識のない人に説明するほど面倒なことはありません。
このホームページを通しておぼろげながらでも知識がある人に説明するのはかなり楽です。
その意味で、患者さんがもっと歯科知識を習得していただくことが医療の向上に繋がると思い
ます。今まではそのような知識を得る手段がなかったわけですが、これからは積極的に知識を
得た上で納得のできる説明を求めるのが良い方向だと思います。
 返信:2001年12月26日 8:45
返信:2001年12月26日 8:45
11日に「歯がなくなる?!」と質問して以来、しょっちゅうこのHPで勉強しています。
先週、新しい歯科医院で検査をしてきました。口腔内の写真を撮り、レントゲン(パノラマ、
小さいのを全個所)を撮りました。待っている間に衛生士さんが「歯のしくみ」のはなしをし
て、ポケットの測定をしました。レントゲンを見たところブリッジの隣接歯に小さい虫歯があ
ったり、外からではそうでもなく中で大きそうな虫歯とかあって結構治療がありそうです。
先生は「今、ものすごい痛い!とかいうのもないようなので、どうやって治療をすすめるか
相談しましょう」ということで帰ってきました。まあ、今更あせっても変わりないんでしょう
がスケーリングはしておいてもらった方がいいんでしょうか。診察室では「終わってからお手
入れをしていきましょう」みたいなかんじだったんですが、治療も時間がかかりそうだし・・
・。
それから衛生士さんが「お手入れがひととおり終わるのに3ヶ月ほどかかります」のような
ことをいってましたがどういうことなんでしょうか。部分的にしかできないということなんで
すか?
先生の医院ではメインテナンスはどのようになってるのでしょうか。
感想:
月1回のメインテナンスに入る前にやっぱり治療がありました。残念。今度の先生は「少し
でも長く使えるように」とか「治療をしても所詮は仮の物で治しているだけだから、後の手入
れが重要ですよ」「お子さんの歯にも影響します」などとおっしゃっていました。
いろいろ相談にのってもらえるといいんですが・・・。
回答:
歯科医師会の調査でも35歳以上の85%は歯周病。現在60歳を超えた方で歯周病のない人は
おそらくゼロ%です。少なくとも、35歳以上の全てが歯周病もしくはその予備軍といえます。
私の認識では、20歳以上の全員が歯周病です。それなのに保険療養規則では、医療費抑制
のためでしょう「検査を行って、必要と思われる人に対してだけ歯周病の治療(歯石除去)
を行いましょう」ということになっています。「全員が歯周病なのに、いちいち初診のたびに
検査をしないと歯石を取れない仕組み」ともいえます。できるだけ歯周病の治療を抑制する
仕組みはかえって医療費を増やす規則だと思いますが、お役人の認識ですから仕方ないみたい
ですね。
歯石は取った方が良いに決まっていますが、上記のような規則(更に時期的な規制)もあっ
て必ずしも希望通りの治療はかなえられないのが実情です。悪くなって修理(治療)しても
絶対に満足な治療は存在しません。悪くなるに決まっている疾患に対して現状を維持すること
が最善の治療(予防ではありません)です。
私の医院でも基本的な方針は同じです。初診時からスケーリングを行うとか、遠方からの
来院に対して多少融通を効かす程度です。
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
歯牙喪失
 質問:
質問: 別に脅す積もりはありませんが、一般的な話として「50歳くらいまではそこそこ(25本くら
い?)歯はありますが、50歳を過ぎた頃から急激に少なくなり、60歳で半分、70歳でほとん
どの歯を失います」これは統計的にも明らかなことです。
別に脅す積もりはありませんが、一般的な話として「50歳くらいまではそこそこ(25本くら
い?)歯はありますが、50歳を過ぎた頃から急激に少なくなり、60歳で半分、70歳でほとん
どの歯を失います」これは統計的にも明らかなことです。 返信:2001年12月26日 8:45
返信:2001年12月26日 8:45