

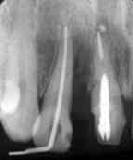
| 37歳・女性(手術時) | 術後6年 | 術後11年 |
 |
 |
 |
| 21│術前 | Fop+HAP術後・経過良好 | アパタイトが吸収!?排出? |
考察:
生体内に異物が存在する場合、異物性の強さと生体の免疫抵抗力の強さにより、そこに起こる
炎症の強さが左右される。一方、異物と認識された物体は、体外に排出されるか貪食作用により
消滅する運命にある(前回分引用)。
排出されることのないブロック状のアパタイトと異なり、顆粒状アパタイトの消失は排出の
可能性も否定できない。しかし、本症例のみならずアパタイトの消失した症例を検討した結果、
貪食された可能性が高い。
排出にしろ貪食にしろ、生体の親和性の高いハイドロキシアパタイトが異物とみなされるに
至った原因は、多孔質アパタイトに存在する孔が死腔となり汚物(異物)が貯留したため
と思われる。
感想:
宿主の抵抗力が強い場合は貪食(排出?)されるが、抵抗力が弱い場合は炎症を起こす可能性も
あると考えられます。現在発売されているアパタイトコーティングタイプのインプラントは
大丈夫なんでしょうか?アパタイトそのものより多孔質であることが悪いと思われます。
![]()
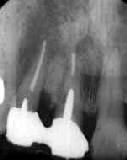
| 45歳・男性(手術時) | 術後6年 |
 |
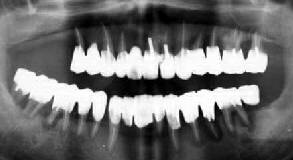 |
| 全顎 Fop+HAP施行(術前) | 根尖病巣の悪化とともに歯周疾患進行。経過不良 |
考察:
糖尿病による免疫抵抗力の低下は、多くの研究者により指摘されている。本症例においても
基礎疾患としての糖尿病が大きく影響したであろうことは疑う余地もない。加えて、脳血栓による
体調の不調が抵抗力を奪い、メインテナンス不能と相まって極端な予後不良を招いたものと
思われる。
感想:
メインテナンスを怠るとこうなる…悪い見本のような症例である。歯周疾患に関してはこの説明で
納得できるが、根尖病巣の悪化は説明できない。
根管治療については結構自信があったのだが、この症例をみて、「根管治療は案外不完全だったんだ。
ただそれでも宿主の抵抗力に支えられてトラブルを免れていたんだな。」としみじみ感じた次第で
ある。根管治療の目的は異物性の排除であり、歯周外科処置もしかりである。完全なる排除が
できた場合は体調の良否に関わらず良好な予後が確保されるであろうが、不完全な場合は宿主の
免疫抵抗力が予後を大きく左右するものと思われる。
![]()
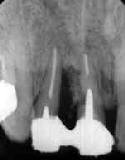
| 40歳 男性 | Fop+HAP 6年後 | Fop+HAP 8年6か月後 |
 |
 |
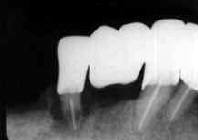 |
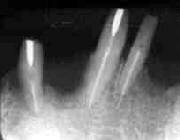
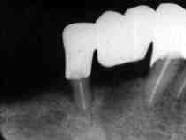
| 術前 Dental写真 | 経過良好 | 突然腫脹! 歯根中央部に吸収像 |
初診時口腔内所見:
清掃状態は不良で大臼歯は全て喪失。
歯周疾患による歯槽骨の吸収が著しく、残存する歯の全てに動揺が認められた。
処置および経過:
残存する歯の全てを抜髄または、根管治療を施した上で、Fop施行。
Fopに際し、ハイドロキシアパタイト補填術施行、術後2カ月間の治癒
期間をおいて最終補綴物による連結固定を施した。
術後のメインテナンスは、月に1度のスケーリングを行うこととし、術後8年を
経過した現在まで一度も欠かすことなく継続中。
術後の経過は非常に良好で、不快症状や新たな歯槽骨吸収もなく順調であるように思われた。
ところが、今月になって急に、右下小臼歯部の腫脹を訴えて来院。レントゲン診査の結果、
当該歯の根尖側歯根中央部に歯根吸収像が認められた。
感想:
歯牙移植に際しては、術後数年を経る頃から、根尖部の歯根吸収をみるケースが多い。
フラップオペの術後に、歯根吸収を確認することは非常に稀なことである。まして、本症例のように
根尖側歯根中央部に歯根吸収像を確認したのは、始めての経験である。
 日付、時間:Sat Sep 20 9:14:14 Japan 1997
発信地:埼玉
氏名: 浅野 威
職業:歯科医
年齢:44歳
性別:male
日付、時間:Sat Sep 20 9:14:14 Japan 1997
発信地:埼玉
氏名: 浅野 威
職業:歯科医
年齢:44歳
性別:male 先生の処置には、ただただ感心するばかりです。この症例では、(想像でしかありませんが) 急に歯ぎしりがひどくなった、 とか 全身状態(糖尿病や肝、腎疾患など)の悪化とか、ケンカ、 事故などの機械的打撃ではなかろうかと思いました

特に心当たりはありませんが、今度来院された時に聞いてみます。
![]()
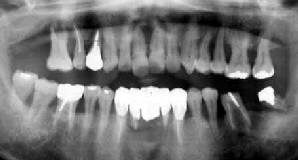
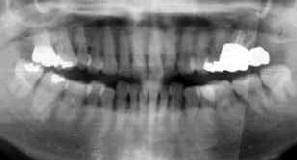
| 42歳 女性 | 歯周疾患進行は停止 |
 |
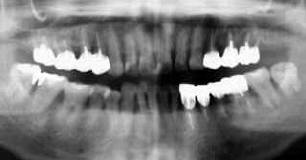 |
| 初診時 パノラマ写真 | 9年後 パノラマ写真 |
口腔内およびX線所見:
全体に歯周疾患の進行が著明で、特に左側の臼歯部の動揺と排膿が著しく早急に処置を
必要とする状態であった。X線写真では不明瞭であるが、左側の上下66の骨吸収は根尖に
及ぶ。年齢的なことを考慮すれば、このまま歯槽骨の破壊を放置すれば10年後には
ほとんどの歯を喪失する可能性が高いと思われる。
処置および経過:
初期治療終了と同時に、「456と│56の抜髄処置とFop+HAPを施行し、クラウンによる
連結固定を行った。他部位に対しては、ルートプレーニングを施し経過を観察することにした。
2年後7654│の骨吸収進行が認められたので左側同様、抜髄処置とFop+HAPを施行し、
クラウンによる連結固定を行った。
以後、1か月毎のメインテナンスを継続。
考察:
メインテナンスでは、超音波スケーラーによる除石と、air flow による洗浄を行っている。
一般的な傾向として、メインテナンスを全く行わない症例では、手術部位は約5年で使用不能
となる。一方、メインテナンスを継続した症例では、決して良好な状態ではないにしろ10年以上
機能するように思われる。また、手術を行わなかった部位では、骨吸収の進行は停止し
ほとんど初診時の状態が保たれているケースが多い。
その意味で、本症例は代表的な症例と言える。「10年後に、手術をした所は“それなりに”、
しなかった所は“そのまんま”」と術前に説明した通りの経過である。
感想:
毎月のメインテナンスを欠かさなかった患者さんの熱意に感謝します。
![]()
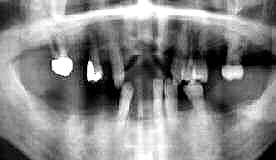
| 初診時 パノラマ | 4年後 パノラマ |
 |
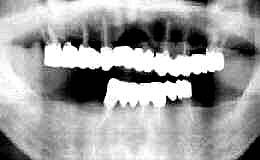 |
| 60歳 男性 | 歯冠/歯根長比の相違と骨量の増加で安定感が増加 |
口腔内およびX線所見:
元来、歯の長さが長いこともあって口腔内に露出した歯が異様に長く感じられるが、残存する
骨量は通常の1/2程度で見かけより骨植は堅固であった。義歯には、複数修理の形跡があり、
ここ数年、抜歯と義歯の増歯を繰り返したことが伺われた。
“50歳までほとんどの歯があったのに、60歳になるとまばら…”と普段私が口癖のように言う
言葉にピッタリ当てはまる状態。
処置および経過:
残存する全ての歯を抜髄または根管治療を行ったのちに、順次歯周外科処置(Fop+HAP)を施行。
歯肉の回復を待ってブリッジによる連結固定を行い、メインテナンスに移行したが、来院が途絶えて
メインテナンスは中断した。
その後、2年後と4年後の今回、義歯の不調を主訴に来院しただけである。
考察:
術前と術後のレントゲンを見て骨量の増加が異常に目立つ症例である。
歯冠/歯根長比の違いと人工骨の添加による錯覚は十分に考えられるが、それ以上に
骨量が増しているようである。
歯周疾患により破壊された歯槽骨は原則として回復が不可能であるが、外傷性咬合によって
破壊された歯槽骨は回復が可能である。本症例の場合、基本的な部分は歯周疾患進行に伴う
歯槽骨破壊であったと思われるが、外傷性咬合による破壊も存在したものと考えられる。
感想:
「メインテナンスに応じないと折角治した歯も5年しか保ちませんョ。」と、口癖のように
説明していますが、この症例を見る限りもう少し永く保ちそうです。
それにしても今度こそメインテナンスに応じて頂きたいと願っていますがどうなることやら…。
![]()
| 初診時 Dental写真 | 3年後 Dental写真 | 9年後 Dental写真 |
 |
 |
 |
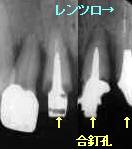
| 45歳 女性 2-│-2歯周疾患重度 |
Fop+HAP術後、経過良好 | │1根尖部に至る骨吸収進行 |
| 残存歯: | 4-│-4 6-│-6 |
| 1. 骨吸収は根長の1/2以上 2. 歯周ポケットの深さは6 mm以上 3. 根分岐部病変2〜3度のものも含む 4. 歯牙動揺の顕著な増加 |
処置および経過:
歯周初期治療を進めるかたわら、残存する歯の全てを抜髄または根管治療を行い、
歯周外科手術(HAP骨補填)+連結固定施行。
術後、1か月毎のメインテナンスに移行し9年経過。│1は術後3年を経過した頃より
歯槽骨とアパタイトの吸収が始まり、術後6年後からは排膿や歯肉の腫脹も著明となった。
歯槽骨の吸収が周囲の歯に及ぶに至って抜歯を決断した。抜去歯には根尖まで歯石が沈着していた。
考察:
周囲の歯槽骨吸収がほとんど停止して9年間良好な経過をたどったのに対し、│1の
骨吸収だけが進行した原因は不明であるが、おそらく根管治療に問題があったものと思われる。
感想:
合釘孔あり、根尖に貫通したレンツロありで、難関の根管治療ではあったが最善を尽くした結果
の抜歯です。抜歯に至った│1を悔やむよりむしろ9年後も機能し続ける周囲の歯にも
注目していただきたい症例です。
![]()
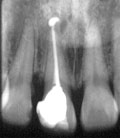
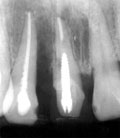
| 初診時 Dental写真 | 5年後(手術時) | 術後6年 |
 |
 |
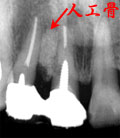 |
| 1|感染根管治療、2|著変なし 32歳 女性 |
2|近心側の骨吸収が著しい FOp+HAP施行 |
ココまでは経過良好 こののちアパタイト流出 |
| 術後15年(初診より20年) | 抜去歯牙 |
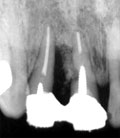 |
 |
| アパタイトは完全に排出され排膿も著しい | 骨欠損部分に相応して歯石沈着が著しい |
初診時口腔内およびX線所見:
清掃状態はやや不良で、32歳にして6|7
|67が欠損。
また|5近心側には中程度の歯槽骨吸収
が認められ、歯周疾患進行傾向は強そうに思われた。
処置および経過:
1|感染根管治療および歯冠補綴終了後来院が途絶え、5年後に再び来院。
2|近心側の骨吸収が著しいので、抜髄の上歯周外科処置(FOp+HAP)を施行し補綴物
による連結固定を行ってメインテナンスに移行したが、数か月後には来院が途絶えてしまった。
その後も約5年ごとに来院され、そのたびに上顎臼歯部・下顎臼歯部の歯周外科処置を行い
しばらくはメインテナンスに応じるが結局来院が途絶えてしまうパターンを繰り返す。
2|の手術を行って15年後、いよいよ排膿が著しくなり動揺も著しくなったので歯牙
保存不可能と判断して抜歯。
考察:
手術を行う前の5年間の歯槽骨吸収の速度から考えると、15年間機能させた臨床的意義は十分
あった症例だと思う。また、術後6年目までは補填した人工骨も十分機能したようであるが、
その後はアパタイト自体が汚染され異物と認識される状態となり排膿と伴に徐々に排泄された
ことはアパタイトの限界を思わせる臨床経過であった。
メインテナンスをもっと徹底して行っていたとすれば、抜歯の時期をあと5年は遅らせることが可能
だったと考えられる。とはいっても数年に1度以上はスケーリングを行っていたが、それだけでは
一旦手術した部位の歯石沈着を防ぎ切れないことを物語る。他のケース同様、抜去歯牙に
沈着した歯石の量には圧倒される。
感想:
やっぱり歯石のコントロールが重要!
![]()